Durch neue gesetzliche Regelungen und die Folgen der Corona-Pandemie haben Online-Sprechstunden im letzten Jahr einen massiven Zulauf erfahren. Auch die Antibabypille wird immer häufiger online angefragt. Wir wollen herausfinden, aus welchen Städten und Bundesländern die meisten und die wenigsten Pro-Kopf-Anfragen für Online-Rezepte der Antibabypille kommen und ob es dabei einen Unterschied zwischen ländlichen Regionen und Großstädten gibt.
Der lange Weg zur Antibabypille
Ohne Verhütung würde eine Frau in ihrem Leben 10 bis 20 Kinder gebären.

Abbildung 1: Die Geschichte der Verhütung [3]
Bereits Jahrtausende vor unserer Zeitrechnung gab es Bestrebungen, den sexuellen Akt und die Reproduktion, also das Kinderkriegen, voneinander zu trennen – die ersten Verhütungsmethoden wurden erfunden (Abb. 1). Eine der ältesten Überlieferungen stammt etwa aus dem Jahr 3000 vor Christi Geburt [1]. Damals wurden die ersten Kondome in Form von Tierdärmen oder Schwimmblasen von Fischen verwendet.
Im alten Ägypten (ca. 1500 v. Chr.) wurde ein Gemisch aus Krokodilkot und gegorenem Pflanzenschleim auf den Muttermund aufgetragen, um Schwangerschaften zu verhindern; wie effektiv diese Methode war, wurde nicht überliefert. Im antiken Griechenland gab es bereits eine Art der chemischen Verhütung: Ein Schwämmchen wurde in einem Pflanzensud getränkt und vaginal eingeführt.
Im 19. Jahrhundert war eine post-koitale (nach dem Geschlechtsverkehr stattfindende) Scheidenspülung eine häufig verwendete Verhütungsmethode. Kondome wurden nun, neben Tierdärmen, auch aus Baumwolle oder Leinen gefertigt. Durch die Erfindung der Vulkanisation, also das Verfahren zur Herstellung von Gummi, konnte 1855 das erste Kondom aus Gummi hergestellt werden. Im Jahre 1885 kam das erste Diaphragma zum Einsatz, welches noch heute in sehr ähnlicher Form zur Verhütung angewendet wird. Zehn Jahre später wurden erste chemische Verhütungsmittel in Form von Cremes oder Zäpfchen angewendet.
Eine erste Art der Spirale wurde 1920 zur intrauterinen (in der Gebärmutter stattfindenden) Verhütung eingesetzt. Modernere Weiterentwicklungen sind die Hormonspirale und die Kupferspirale.
In den 1920er Jahren wurden unabhängig voneinander zwei sehr ähnliche Methoden zur Berechnung der fruchtbaren Tage im weiblichen Zyklus veröffentlicht. Daraus hat sich die höchst unsichere Knaus-Ogino-Verhütungsmethode ergeben, welche auf der Berechnung dieser fruchtbaren Tage und der sexuellen Abstinenz während ebendieser Tage beruht.
Der Pearl-Index [2] wurde 1934 erstmalig beschrieben. Er gibt an, wie viele Schwangerschaften in 100 Verhütungsjahren auftreten – oder anders formuliert, wie viele von 100 Frauen im gebärfähigen Alter, die die betrachtete Methode angewendet haben, innerhalb eines Jahres schwanger wurden.
Ohne Verhütung werden etwa 85 von 100 Frauen im gebärfähigen Alter innerhalb eines Jahres schwanger.
Hormonelle Verhütungsmethoden, wie die Pille, die Hormonspirale, die Dreimonatsspritze, der Vaginalring, das Hormonimplantat und das Verhütungspflaster, haben alle einen vergleichsweise niedrigen Pearl-Index von unter 1. Das Kondom hat allen anderen Verhütungsmethoden gegenüber einen großen Vorteil: es kann vor sexuell übertragbaren Krankheiten (STI, Sexually Transmitted Infections) schützen. Allerdings hat das Kondom nur einen Pearl-Index von 2 bis 12, was vor allem auf Anwendungsfehler zurückzuführen ist.
In den 1940er und 1950er Jahren gab es eine sehr kuriose Methode, Schwangerschaften frühzeitig festzustellen. Dafür wurde der Urin einer möglicherweise schwangeren Frau unter die Haut eines Krallenfrosches (Xenopus laevis) injiziert. Wenn der Frosch, je nach Geschlecht, Eier oder Spermien produzierte, galt dieses als Nachweis der Schwangerschaft. Laut einer wissenschaftlichen Studie war diese Methode äußerst zuverlässig [4].
Im Jahr 1938 gelang es der deutschen Pharmafirma Schering, das Hormon Östrogen erstmals künstlich herzustellen. In den USA wurde 1960 die weltweit erste Antibabypille zugelassen. Nur ein Jahr später kamen entsprechende Präparate auf den deutschen Markt. Ab Mitte der 1960er Jahre kam es zu einer rapiden Abnahme der Geburtenrate in der Bundesrepublik Deutschland; innerhalb von gut 10 Jahren wurde diese Rate sich nahezu halbiert [5]. Dieses Phänomen wird häufig als Pillenknick bezeichnet, da vermutet wird, dass die Zulassung der Antibabypille den Ausschlag dafür gegeben haben könnte. Jedoch gibt es auch viele weitere Theorien für diesen auffallend starken Geburtenrückgang.
Weiterhin erwähnenswert ist die “Pille danach”, welche in Deutschland 1985 ihre Zulassung erhielt. Als eines der letzten europäischen Länder hat Deutschland im Jahre 2015 die Rezeptpflicht für die Pille danach aufgehoben.
Weitere Informationen zur Geschichte der Verhütung gibt es hier.
Verhütung heute: aktuelle Studien und Zahlen
Die Bundeszentrale für gesundheitliche Aufklärung (BZgA) veröffentlicht in regelmäßigen Abständen Studien zur Jugendsexualität und zum Verhütungsverhalten Erwachsener. Aus der Studie zur Jugendsexualität 2019 [6] geht unter anderem hervor, dass die Jugendlichen in Deutschland heutzutage später sexuell aktiv sind als noch vor einigen Jahren. Für den ersten sexuellen Kontakt wird in den meisten Fällen (77 Prozent) das Kondom zur Verhütung gewählt, die Verhütung mit der Antibabypille ist bei den Jugendlichen rückläufig.

Auch die neuste Studie zum Verhütungsverhalten Erwachsener aus dem Jahr 2018 [7] zeigt, dass die Nutzung der Pille rückläufig ist. Zwar stellt sie mit 47 Prozent noch immer das am meisten genutzte Verhütungsmittel in Deutschland dar, jedoch ist die Nutzung im Vergleich zum Jahr 2011 um 6 Prozent gesunken.
Das Kondom verzeichnete im gleichen Zeitraum einen Anstieg von 9 Prozent auf 46 Prozent und liegt damit nur noch knapp hinter der Pille (2018: 1 Prozent Unterschied, 2011: 16 Prozent Unterschied). In der Altersgruppe der 18- bis 26-Jährigen ist die Nutzung der Pille sogar um 16 Prozent zurückgegangen. Die jungen Frauen zeigen eine immer kritischer werdende Einstellung zur Einnahme der Antibabypille und setzen zunehmend auf nicht-hormonelle Verhütungsmethoden.
Der Wirkmechanismus der Pille beruht auf den Hormonen Östrogen und Gestagen bzw. deren chemisch hergestellten Derivaten. Diese Hormone sind auch natürlicherweise im weiblichen Körper vorhanden, allerdings in vom Zyklus abhängigen Mengen. Die zusätzliche Einnahme dieser Hormone verursachen somit im weiblichen Körper mehrere azyklische Veränderungen, welche eine Empfängnis sehr zuverlässig verhindern:
Die Viskosität des Gebärmutterhalsschleimes wird erhöht, das heißt, der Schleim wird dickflüssiger und somit weniger durchlässig für die Spermien.
Die Beweglichkeit der Spermien wird eingeschränkt.
Der Eisprung wird unterdrückt.
Telemedizin in Deutschland
Der Begriff “Telemedizin” ist keine Erfindung des Internet-Zeitalters. In der Metadatenbank für medizinische und wissenschaftliche Artikel (PubMed) [8] gibt es für den englischen Begriff “telemedicine” Ergebnisse aus den 1960er Jahren. Wie in Abbildung 2 dargestellt, ist ab Mitte der 90er Jahre ein Anstieg von Artikeln mit dem Suchbegriff “telemedicine” erkennbar, welcher 2020 seinen vorläufigen Höhepunkt erreicht. Beachtlich ist der Anstieg von 2019 (3.920 veröffentlichte Artikel mit diesem Suchbegriff) zu 2020 (7.115 Artikel). Neben der fortschreitenden Digitalisierung ist der Corona-Pandemie und den einhergehenden weltweiten Kontaktbeschränkungen ein Großteil dieser Steigerung von über 80 Prozent zuzuschreiben.

Abbildung 2: Publikationsvolumen des Suchbegriffes "telemedicine" bei PubMed [8]
Der deutsche Begriff “Telemedizin” taucht erstmals 1996 auf, in einem Artikel der Zeitschrift “Wiener klinische Wochenschrift” [9]. Auch für den deutschen Begriff wird das Maximum im Jahr 2020 erreicht, allerdings deutlich niedriger (27 Publikationen) als für den englischen Begriff. Dieses liegt zu einem großen Teil daran, dass auch deutsche Wissenschaftler und Mediziner ihre Arbeiten vorzugsweise auf Englisch veröffentlichen, um eine größere Reichweite zu erzielen.
Weiterhin muss man festhalten, dass die Telemedizin im Sinne einer Videokonsultation oder Online-Sprechsunde in Deutschland noch in den Kinderschuhen steckt. Als mögliche Gründe dafür sind zu beachten:
Eine noch immer schlechte Abdeckung mit Breitbandinternet und/oder LTE, vor allem in ländlichen Regionen, welche eigentlich durch die telemedizinischen Angebote besonders angesprochen werden sollen.
Strenge Regularien hinsichtlich der Abrechnungen für Videosprechstunden. Bis April 2017 war eine Abrechnung über die gesetzliche Krankenversicherung nicht möglich (und bis 2019 nur sehr eingeschränkt) – sprich: die Konsultationen mussten aus eigener Tasche gezahlt werden.
Deutschland hat eine eher konservative Bevölkerung, gerade was das Gesundheitssystem angeht.
Definition des Begriffes Telemedizin
Laut Duden steht der Begriff Telemedizin für den “Einsatz von Mitteln der Telekommunikation zu medizinischen Zwecken (z. B. Diagnostik)”. Hierbei handelt es sich um alle medizinischen Maßnahmen, bei denen die kommunizierenden Personen nicht im direkten physischen Kontakt stehen bzw. stehen können. Das kann sowohl die Kommunikation zwischen Fachpersonal (z. B. Telekonsultationen zwischen Ärzten), als auch die Interaktion zwischen Arzt und Patient (z. B. Telemonitoring oder Videosprechstunden) bedeuten. Kommunikationsmedien können dabei vom Morseapparat, wie in den 1920ern eingesetzt, bis zur digitalen Online-Sprechstunde auf einer modernen Videokommunikationsplattform reichen.
Notwendigkeit der Telemedizin in Deutschland
Der demographische Wandel in Deutschland zeigt aktuell in die Richtung einer immer älter werdenden Population. Das hat auch aus medizinischer Sicht weitreichende Folgen. Ältere Menschen benötigen häufiger ärztlichen Beistand, auch wegen vieler chronischer Erkrankungen. Zusätzlich gibt es den Trend, dass sich der öffentliche Personennahverkehr in ländlichen Regionen aufgrund fehlender Rentabilität zurückentwickelt [10]. Demzufolge haben ältere, nicht mobile Personen häufiger Probleme, die nächste Praxis aufzusuchen. Gerade für diese Bevölkerung kann die Telemedizin einen bedeutenden Beitrag zur Gesundheit leisten.
Laut dem „Gutachten zur Weiterentwicklung der Bedarfsplanung i.S.d. §§ 99 ff. SGB V zur Sicherung der vertragsärztlichen Versorgung“ [11] haben mehrere unabhängige Studien nachgewiesen, dass es einen direkten Zusammenhang zwischen der Erreichbarkeit von Ärzten und dem und dem Ausgang einer zu betreuenden Erkrankung gibt. Je weiter der Weg zum Arzt, desto schlechter die durchschnittliche Prognose.
Hinzu kommt, dass es deutschlandweit immer weniger “Landärzte” gibt, somit die Versorgung der ländlichen Regionen zusehends schlechter wird. Um diesem Trend entgegenzusteuern, können angehende Studierende, die sich bereits am Anfang ihres Studiums dazu verpflichten, als Landarzt zu arbeiten, erleichterte Bedingungen zum Zugang zum Studium erhalten [12]. Das ist ein Schritt in die richtige Richtung, geht jedoch nicht schnell genug, um der zusehends alternden Bevölkerung zeitnah zu helfen.
Zusätzlich ist abzusehen, dass viele praktizierende Ärzte in den nächsten Jahren in den Ruhestand gehen werden: Laut Ärztestatistik 2020 der Bundesärztekammer [13] sind 9,6 Prozent der Ärzte für Frauenheilkunde und Geburtshilfe über 65 Jahre alt, bei den Allgemeinmedizinern sogar 19,2 Prozent.
Das Gutachten zur Weiterentwicklung der Bedarfsplanung schlägt auch eine telemedizinische Unterstützung der ärztlichen Konsile vor, um eine bessere Versorgung der Bevölkerung zu gewährleisten.
Aktuelle Entwicklungen in der Telemedizin
Angesichts der Corona-Krise ist es naheliegend anzunehmen, dass der Begriff “Telemedizin” bei Suchmaschinen wie Google neue Rekordwerte erreicht. Erstaunlicherweise ist das nicht der Fall. Der aktuelle Run auf Telemedizin-Plattformen spricht aber eine andere Sprache.
Wie lässt sich diese Differenz erklären? Der naheliegendste Erklärungsansatz ist auch gleichzeitig der einfachste: Der Begriff “Telemedizin” ist vielen Deutschen bisher nicht geläufig. Die potentiellen Patienten suchen in ihrer eigenen Sprache, also nicht nach “Telemedizin”, sondern nach “Sprechstunde online”, “Videosprechstunde” oder “Rezept online” (wobei sich letzteres auch auf Kochideen beziehen kann).
Für den Begriff “Sprechstunde online” gab es von Februar 2020 auf April 2020 einen Anstieg des Suchvolumens bei Google um 900 Prozent [14]. Dieser Anstieg auf das 10-fache Suchvolumen ist, wie in Abbildung 3 grafisch dargestellt, mit Beginn des ersten Corona-Lockdowns assoziiert.
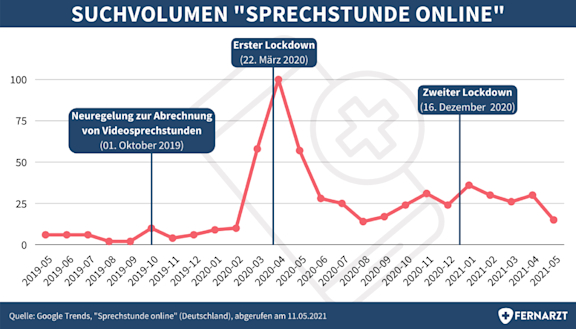
Abbildung 3: Google-Suchvolumen für “Sprechstunde online” in Deutschland, Mai 2019 bis Mai 2021, abgerufen am 11. Mai 2021 [14]
In den letzten Jahren gab es in Deutschland einige wichtige Neuerungen, welche – auch unabhängig von der COVID-19-Pandemie – den Grundstein für einen immer breiteren Einsatz der Telemedizin gelegt haben.
Die wichtigsten Meilensteine für die breitflächige Nutzung der Telemedizin im Überblick [15]:
April 2017: Eingeschränkte Erstattung durch die gesetzlichen Krankenversicherungen (Vertragsärzte können bestimmte Videosprechstunden abrechnen)
Mai 2018: Liberalisierung des Fernbehandlungsverbotes (Fernbehandlungen ohne persönlichen Erstkontakt eingeschränkt möglich)
Oktober 2019: Erweiterung Erstattung durch gesetzliche Krankenversicherungen (Psychotherapie per Telemedizin erlaubt)
März 2020: Lockerungen wegen Corona (Aussetzung der Begrenzungsregelungen bis Ende 2020)
Dezember 2020 und März 2021: Corona-bedingte Lockerungen werden mindestens bis Ende Juni 2021 verlängert [16]
Voraussichtlich 2022: Bundesweite Einführung des elektronischen Rezeptes (eRezept) [17]
In der ursprünglichen Version der Musterberufsordnung der Ärzte (MBO-Ä 1997) beschrieb der Paragraf 7 Absatz 4 (§ 7 Abs. 4) ein allgemeines Fernbehandlungsverbot. Der Inhalt besagte, dass einer möglichen telemedizinischen Behandlung unbedingt eine persönlicher Erstkontakt zwischen Arzt und Patient vorausgehen musste [18].
Mit auf dem 121. Deutschen Ärztetag beschlossenen Neuerung dieses Paragrafen war es fortan erlaubt, dass Fernbehandlungen unter bestimmten Voraussetzungen – auch ohne persönlichen Erstkontakt - möglich waren [18].
§ 7 Abs. 4 der Musterberufsordnung der Ärzte:
Ärztinnen und Ärzte dürfen individuelle ärztliche Behandlung, insbesondere auch Beratung, nicht ausschließlich über Print- und Kommunikationsmedien durchführen. Auch bei telemedizinischen Verfahren ist zu gewährleisten, dass eine Ärztin oder ein Arzt die Patientin oder den Patienten unmittelbar behandelt.
Neuer § 7 Abs. 4 der Musterberufsordnung der Ärzte:
Ärztinnen und Ärzte beraten und behandeln Patientinnen und Patienten im persönlichen Kontakt. Sie können dabei Kommunikationsmedien unterstützend einsetzen. Eine ausschließliche Beratung oder Behandlung über Kommunikationsmedien ist im Einzelfall erlaubt, wenn dies ärztlich vertretbar ist und die erforderliche ärztliche Sorgfalt insbesondere durch die Art und Weise der Befunderhebung, Beratung, Behandlung sowie Dokumentation gewahrt wird und die Patientin oder der Patient auch über die Besonderheiten der ausschließlichen Beratung und Behandlung über Kommunikationsmedien aufgeklärt wird.
Die Abrechnungszahlen für Videosprechstunden und Videofallkonferenzen sind vom vierten Quartal 2019 (1.592) zum ersten Quartal 2020 (202.123) sprunghaft angestiegen [19]. Deutlich zu sehen ist der Anstieg bei Hausärzten (von 86 auf 4.514) und Psychotherapeuten (von 8 auf 1.039). Gynäkologische Videosprechstunden fanden im vierten Quartal 2019 überhaupt nicht statt, im ersten Quartal 2020 wurden 454 dieser Sprechstunden verzeichnet. Dieser enorme Zuwachs ist zu einem sehr großen Anteil der Corona-Pandemie und den einhergehenden Kontaktbeschränkungen zuzuschreiben, wie auch der diesen Daten zugrundeliegende Bericht des Deutschen Bundestages [19] postuliert.
Finanzielle Vorteile für die Krankenkassen durch den Einsatz von Telemedizin
Die Unternehmens- und Strategieberatung McKinsey & Company hat mögliche Kostenersparnisse durch eine Digitalisierung des deutschen Gesundheitssystems aufgedeckt [15]. Schätzungen zufolge ist eine telemedizinische Behandlung um 20 bis 30 Prozent günstiger als ein Praxistermin. Insgesamt bietet die Telemedizin zwischen Arzt und Patient ein Einsparpotential von 4,4 Milliarden Euro, wenn es zu einer flächendeckenden Nutzung dieser Technologie kommt [20]:
Ambulante Facharztversorgung (2,7 Mrd. Euro): jeder fünfte Facharztbesuch muss nicht zwingend vor Ort stattfinden
Ambulante Hausarztversorgung (1,0 Mrd. Euro): 6 von 10 hausarztbesuchen können durch telemedizinische Konsultationen ersetzt werden
Digitaler Nachrichtenaustausch zwischen Arzt und Patient (0,7 Mrd. Euro): z. B. Nachfragen zu Befunden und Laborwerte können digitalisiert oder ganz vermieden werden
Interne Datenanalyse zur Demografie der Anfragen für Online-Rezepte der Antibabypille
Hinsichtlich der demografischen Verteilung der Anfragen für Online-Rezepte gibt es zwei gegensätzliche Hypothesen:
Mithilfe des Bestellverhaltens der Bevölkerung beim Telemedizin-Portal Fernarzt klären wir auf, welche Behauptung der Wahrheit entspricht. Die Antibabypille ist eines der am meisten angefragten Rezepte und wird regelmäßig und in den allermeisten Fällen unabhängig von eventuellen Erkrankungen eingenommen, so dass sie das Nutzungsverhalten der weiblichen Bevölkerung bestmöglich repräsentiert.
Wie wurden die Daten erhoben?
Anfragen von Online-Rezepten für die Antibabypille wurden rückblickend für zwei Jahre (Mai 2019 bis April 2021) erhoben, doppelt anonymisiert und mit verschiedenen statistischen Methoden analysiert.
Für die einzelnen Anfragen erfolgte eine Zuordnung zu Städten und Gemeinden. Um Pro-Kopf-Analysen durchführen zu können, wurden die internen Daten mit den online verfügbaren Daten zu Einwohnerzahlen und Bevölkerungsdichten des Statistischen Bundesamtes angereichert [21]. Bei den Pro-Kopf-Auswertungen die explizit für die Antibabypille gemacht wurden, erfolgte die Berechnung der Anfragen pro weibliche Einwohnerin. Durch die doppelt anonymisierten Daten kann nicht nachvollzogen werden, ob alle Anfragen von einer Person kommen. So kann es, gerade in kleineren Städten und Gemeinden, durchaus vorkommen, dass alle getätigten Anfragen durch wenige oder nur eine Person ausgelöst wurden.
Der Fernarzt-Faktor
Für eine bessere Vergleichbarkeit der vorliegenden Daten haben wir den Fernarzt-Faktor eingeführt.
Eingehend wurden die Anfragen für Online-Rezepte der Antibabypille pro Gemeinde bzw. Stadt erfasst. Um die Zahlen ins Verhältnis zu den Einwohnerzahlen zu setzen, also um Pro-Kopf-Werte zu generieren, wurde die Anzahl der weiblichen Einwohner der jeweiligen Stadt durch die Anzahl der Anfragen geteilt. Somit erhält man eine sperrige Zahl, die den Wert “eine Bestellung pro X Einwohnerinnen” wiedergibt. Diese Zahl ist schlecht zu erfassen, da hier gilt: je niedriger die Zahl, desto mehr Anfragen pro Einwohnerin. Um dieses Verhältnis umzukehren, wurde diese Zahl als Divisor und die Zahl 1 als Dividend eingesetzt (1 : X). Die entstandene Dezimalzahl war noch immer schlecht zu erfassen, deshalb wurde der höchste Wert als Fernarzt-Faktor = 1 gesetzt.
Beim Vergleich der Bundesländer hatte Berlin (Fernarzt-Faktor 1) die meisten Anforderungen für ein Online-Rezept der Pille pro Einwohnerin. Im Saarland gab es nur etwa 2/3 der Pro-Einwohnerin-Bestellungen, verglichen mit Berlin. Genauer gesagt sind es 64 Prozent, also erhält das Saarland den Fernarzt-Faktor 0,64. Die Werte für alle Bundesländer sind in einer interaktiven Deutschlandkarte in Abbildung 4 dargestellt.
Vergleich der Nachfragen für Pillen-Rezepte der einzelnen Bundesländer
In der interaktiven Deutschlandkarte (Abb. 4) ist der bundesweite Unterschied hinsichtlich der Anfragen für Online-Rezepte der Pille abgebildet. Diejenigen Bundesländer, aus denen sehr viele Pro-Kopf-Anfragen kamen, sind in Rot dargestellt (hoher Fernarzt-Faktor). Dunkles Blau markiert die Bundesländer mit wenigen Pro-Kopf-Anfragen (niedriger Fernarzt-Faktor).
Insgesamt ist auffällig, dass die Zahlen aus den neuen Bundeländern vergleichsweise sehr hoch sind. Eine mögliche Erklärung ist die Tatsache, dass nach Zulassung der Antibabypille im Jahre 1961 in der damaligen DDR sehr viel offener mit diesem Verhütungsmittel umgegangen wurde und dadurch die Verschreibungen und auch die Akzeptanz viel höher waren – und möglicherweise auch heute noch sind. Unterstützt wird diese Annahme durch den Pillenreport 2015 [22], in welchem laut einer Auswertung der Techniker Krankenkasse in ebendiesen Bundesländern auch überdurchschnittlich häufig bei jungen Frauen und Mädchen die Pille verschrieben wird.
Bei den Pro-Kopf-Anfragen liegen Berlin (Fernarzt-Faktor 1,0) und Hamburg (0,96) auf den beiden ersten Plätzen.
Hinsichtlich der demografischen Daten haben die beiden Stadtstaaten viele Gemeinsamkeiten. Beide haben bundesweit die höchste Bevölkerungsdichte, dabei liegt Berlin mit 4418 Einwohnern pro km² noch deutlich vor Hamburg, wo auf einen Quadratkilometer 2446 Einwohner kommen. Hamburg hat bundesweit die jüngste Bevölkerung (Altersdurchschnitt 42,6 Jahre), direkt gefolgt von Berlin (42,6 Jahre). Zudem sind in beiden Stadtstaaten die Anteile der 18- bis 45-jährigen Einwohner besonders hoch [23], also auch die Anzahl der Frauen im gebärfähigen Alter. Erstaunlicherweise ist die Verordnungsprävalenz der Antibabypille bei jungen Frauen im Alter von 16 bis 20 Jahren für Berlin und Hamburg bundesweit am niedrigsten [22] (Tab. 1).
Die wenigstens Anfragen pro Einwohnerin für Online-Rezepte der Antibabypille waren aus dem Saarland (Fernarzt-Faktor 0,64) und Hessen (0,7) zu verzeichnen.
Das Saarland hat mit einem Durchschnitt von 46,4 Jahren die älteste Bevölkerung Westdeutschlands, wobei der Schwerpunkt bei den 45- bis 70-Jährigen, also außerhalb des gebärfähigen Alters, liegt. Die Bevölkerungsdichte ist mit 384 Einwohnern pro km² eher hoch. Die auffällig geringe Anzahl der Pro-Kopf-Anfragen für Pillen-Rezepte lassen sich mit den vorliegenden Daten nicht abschließend deuten; hinzu kommt, dass das Saarland bei den Erstverschreibungen der Pille bei jungen Frauen mit 66,14 Prozent sogar deutschlandweit auf Platz 2 liegt [22]. Auch das Bundesland Hessen, welches bei dieser Auswertung den vorletzten Platz belegt, zeigt hinsichtlich der vorliegenden Daten keine Besonderheiten, die die geringen Pro-Kopf-Anfragen für Online-Rezepte der Pille erklären können. Eine tabellarische Zusammenstellung der Daten ist in der interaktiven Tabelle 1 zu finden.
Auswertung einzelner Städte
Die erhobenen Daten lassen zusätzlich eine Auswertung hinsichtlich der einzelnen Städte zu. Auch hier wurden die Anfragen für die Online-Rezepte der Pille auf die Anzahl der weiblichen Einwohnerinnen heruntergebrochen. Analysiert man diese Daten unabhängig von der Einwohnerzahl (wobei Gemeinden mit Einwohnerzahlen unter 1.000 nicht berücksichtigt wurden), so kamen die meisten Bestellungen aus einem kleinen Dorf namens Mittelnkirchen in Niedersachsen. Da bei so geringen absoluten Zahlen (Einwohner und Anzahl der Anfragen) keine statistische Relevanz gegeben ist und die Möglichkeit besteht, dass die vielen Anfragen durch sehr wenige Einzelpersonen mehrmals ausgelöst wurden, haben wir die Auswertungen für verschiedene Stadt- und Gemeindegrößen getrennt. Nachfolgend die Städte (über 100.000 Einwohner) mit den meisten und wenigstens Anfragen. In Abbildung 5 sind die Top 10 in einer interaktiven Deutschlandkarte dargestellt.
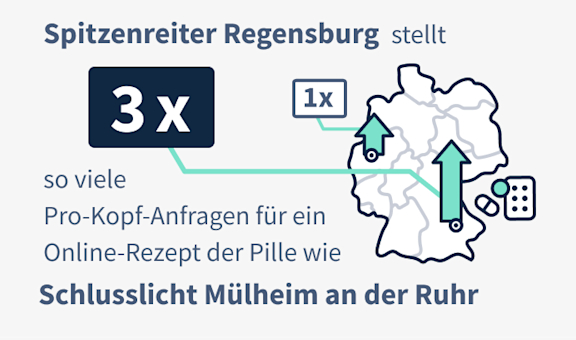
Der Vergleich von Spitzenreiter Regensburg und Schlusslicht Mülheim an der Ruhr
Regensburg hat 153.094 Einwohner und eine Bevölkerungsdichte von 1.893 Einwohnern pro km². Der Frauenanteil beträgt 51,46 Prozent. Die Werte für Mülheim an der Ruhr sind sehr ähnlich, mit 170.632 Einwohnern und einer Dichte von 1.869 Einwohnern pro km², die Frauenquote liegt bei 51,80 Prozent. Auch die beiden Bundesländer, in denen diese Städte liegen, waren bei allen betrachteten Kriterien nahezu gleichauf. Da aus dieser Datenlage keine Erklärung für die große Differenz abzuleiten war, wurden noch weitere Kriterien untersucht.
Die Anzahl der Frauenärzte pro 100.000 Einwohner liegt für Regensburg mit 14,2 nur geringfügig niedriger als für Mühlheim an der Ruhr mit 16,3 [24]. Die durchschnittlichen Jahreseinkommen (Stand 2016) [25] waren mit 21.866 Euro in Regensburg und 23.091 Euro in Mülheim an der Ruhr sehr dicht beieinander, wobei in Regensburg die Lebenshaltungskosten deutlich höher liegen. Auch die Verfügbarkeiten von Breitbandinternet und LTE sind in beiden Regionen weit über dem deutschen Durchschnitt [26]. Außerdem würde eine allgemein schlechte Verfügbarkeit der Telemedizin-Plattform das gesamte Nutzerverhalten beeinflussen, nicht nur die Werte für die Antibabypille.
Der einzige Wert, bei denen zwischen den beiden betrachteten Städten ein großer Unterschied besteht, ist die Arbeitslosenquote: Für das Jahr 2020 lag diese in Regensburg bei niedrigen 4,4 Prozent, in Mülheim an der Ruhr bei 8,3 Prozent [27]. Dass diese Zahlen über die Arbeitslosigkeit aber keinen alleinigen Einfluss auf die Pro-Kopf-Anfragen der Rezepte für Antibabypillen haben, zeigt die Betrachtung von Gelsenkirchen. Dort lag die Arbeitslosenquote 2020 mit 14,9 Prozent deutschlandweit am höchsten, es gibt aber keine signifikanten Werte hinsichtlich der Anfragen für die Pille.
Die allgemeinen Nutzungsdaten liegen für beide Städte im Mittelfeld, der höchst signifikante Unterschied rührt alleine daher, dass Regensburg einen sehr hohen und in Mülheim an der Ruhr einen sehr niedrigen Prozentsatz von Pillen-Anfragen gemessen am Gesamtvolumen verzeichnete. Weiterhin auffällig am Nutzerverhalten ist, dass die Bewohner von Mühlheim an der Ruhr ein sehr großes Interesse an rezeptpflichtigen Medikamenten gegen Erektionsstörungen haben – dieses wird in einem kommenden Teil der großen Fernarzt Studienreihe genauer thematisiert.
Zusammenfassend lässt sich feststellen, dass die vorliegenden Daten keine Erklärung für das äußerst unterschiedliche Anfragevolumen für Online-Rezepte der Antibabypille aus Regensburg und Mülheim an der Ruhr bieten. Eine rein spekulative Möglichkeit ist, dass die Einwohnerinnen aus Mülheim an der Ruhr – möglicherweise aufgrund regionaler Werbekampagnen – ihre Online-Rezepte für die Antibabypille vermehrt bei anderen Anbietern beziehen.
Betrachtung der einzelnen Gemeinde- und Städtetypen
Durch die erhobenen Daten lassen sich verschiedene Gemeinden- und Städtegrößen differenziert betrachten. Im Folgenden ein kurzer Überblick der Ergebnisse.
Der Einfluss der Bevölkerungsdichte auf das Anfragevolumen
Um die eingangs erwähnten Hypothesen (“Mehr Pro-Kopf-Anfragen aus Großstädten” vs. “Mehr Pro-Kopf-Anfragen aus ländlichen Regionen”) zu be- bzw. widerlegen, wurde zusätzlich eine Analyse auf Basis der Bevölkerungsdichten durchgeführt.
Das Bundesministerium für Gesundheit (BMG) sieht 2015 die zweite Hypothese als Ziel [28]:
Somit wurde Hypothese 1 (“Mehr Pro-Kopf-Anfragen aus Großstädten”) belegt und folglich Hypothese 2 (“Mehr Pro-Kopf-Anfragen aus ländlichen Regionen”) widerlegt.
Das Bundesministerium für Gesundheit hat sein 2015 postuliertes Ziel (“In Zukunft kann Telemedizin vor allem für den ländlichen Raum ein Bestandteil der medizinischen Versorgung werden”) leider weit verfehlt. In Zukunft muss noch viel getan werden, um den Bewohnern von ländlichen Regionen den Zugang zur telemedizinischen Versorgung zu erleichtern und damit maßgeblich zu deren Gesundheit beizutragen.
Der Weg zum Gynäkologen
Um das gesamte Gesundheitswesen und damit auch die geografische Verteilung und Verfügbarkeit von Ärzten aller Fachrichtungen zu analysieren und modernisieren, wurde eine Untersuchung durch die Selbstverwaltung im Gesundheitswesen beauftragt und im Jahre 2018 ein mehrere hundert Seiten umfassendes Gutachten vorgelegt (Gutachten zur Weiterentwicklung der Bedarfsplanung i.S.d. §§ 99 ff. SGB V zur Sicherung der vertragsärztlichen Versorgung) [11].
Darin wurde einerseits der Stand der medizinischen Versorgung und die Erreichbarkeit von Fachärzten analysiert, andererseits anhand verschiedener mathematischer Modelle der Bedarf ermittelt und aufgezeigt, an welchen Stellen es Diskrepanzen gibt. Auch wird berichtet, dass bereits zahlreiche Studien nachgewiesen haben, dass die Erreichbarkeit von ambulant praktizierenden Ärzten (Wegezeiten und Wartezeiten) ein wichtiger Faktor für die Gesundheit und sogar die Sterblichkeit von Patienten ist. Das Gutachten schlägt außerdem vor, telemedizinische Behandlungsansätze weiter auszubauen, um die Erreichbarkeit bzw. Verfügbarkeit von Fachärzten zu verbessern und damit zur allgemeinen Gesundheit von Patienten beizutragen.
Eines der anvisierten Ziele ist, dass 99 Prozent der Gesamtbevölkerung Deutschlands einen Hausarzt innerhalb von 15 Minuten PKW-Fahrzeit erreichen können. Niedergelassene Fachärzte sollen innerhalb von 30 Minuten erreichbar sein, mit Ausnahme von Frauen- und Kinderärzten, für welche 20 Minuten Fahrzeit anvisiert werden.
Die Auswertung der damals aktuellen Daten ergab, dass nur 87 Prozent der Patientinnen innerhalb von 30 Minuten eine frauenärztliche Praxis erreichen können. Die theoretische bundesweit durchschnittliche Fahrzeit zum Frauenarzt beträgt knapp 22 Minuten, wobei in ländlichen Regionen teilweise deutlich weitere Wegstrecken anfallen. In der Realität fallen die Fahrtzeiten deutlich länger aus. Laut Umfrage benötigen 3 von 10 Frauen 45 Minuten oder länger bis zur Praxis ihres Frauenarztes; bei knapp 1 von 10 Frauen sind es sogar 60 Minuten und länger [11].
Mehr als eine Stunde Fahrzeit zum Frauenarzt – was bedeutet das in Zahlen?
Abbildung 7 zeigt eine theoretische Berechnung der gynäkologischen Behandlungen im Leben einer Frau (Berechnungen für 60 Minuten PKW-Fahrzeit pro Strecke):
Eine Studie des Albert Einstein College of Medicine aus New York hat die Zufriedenheit von Patientinnen hinsichtlich der telemedizinischen Versorgung mit Kontrazeptiva während der COVID-19-Pandemie im Jahre 2020 untersucht [29]. Von den Teilnehmerinnen waren 86 Prozent sehr zufrieden mit den telemedizinischen Sprechstunden und 73 Prozent sind der Meinung, dass diese Möglichkeit der Konsultation auch nach der Pandemie beibehalten werden sollte.
Die Zukunft der Telemedizin auf dem Bereich der Frauenheilkunde und Geburtshilfe
Deutschland ist endlich auf einem guten Weg in die Zukunft der digitalen Medizin. Die gestiegenen Zahlen von Suchvolumina (Abb. 8), der Nutzung telemedizinischer Plattformen und tatsächlicher Abrechnungen von Videosprechstunden durch die Ärzteschaft zeigen ein klares Bild. Auch ist innerhalb des letzten Jahres die Akzeptanz bei Patienten und Ärzten deutlich gestiegen [17].
Dabei soll das Ziel nicht sein, so viele Behandlungen wie nur irgendwie möglich auf Distanz durchzuführen. Das ist in vielen Fällen auch nicht sinnvoll, da weder körperliche Untersuchungen noch bildgebende Verfahren innerhalb einer Online-Sprechstunde genutzt werden können.
Vielmehr soll die Telemedizin eine sinnvolle Ergänzung zu Praxisterminen darstellen.
Im Falle der Gynäkologie kann das z. B. bedeuten, dass die halbjährlichen Termine zur Rezeptausstellung der Antibabypille nicht vor Ort stattfinden müssen. Das kann für die Beteiligten bereits eine große Zeit- und Kostenersparnis bedeuten. Weiterhin haben Frauen oft Fragen, die keiner körperlichen Untersuchung bedürfen. Etwa bei Unregelmäßigkeiten des Monatszyklus, hinsichtlich der Verhütung oder Unsicherheiten bei bestehenden Schwangerschaften. Dabei wäre es von großem Vorteil, wenn man auch weitere Berufsgruppen wie Krankenpflegepersonal oder Hebammen integrieren könnte, um eine vollumfängliche telemedizinische Rundumversorgung zu ermöglichen.
Wichtig ist es, dabei auch die ländlichen Regionen mitzunehmen. Die Ergebnisse der demografischen Auswertungen dieser Studie zeigen, dass – trotz durchschnittlich viel schlechterer Erreichbarkeit der gynäkologischen Praxen – aus ländlichen Regionen deutliche weniger Anfragen für Online-Rezepte der Antibabypille gestellt werden, vergleicht man diese mit Großstädten (Abb. 8). Hier muss noch einiges unternommen werden, um die betroffenen Patientinnen und Ärzte anzusprechen und nicht zuletzt auch Hindernisse wie schlechte Internetbandbreiten zu eliminieren.

Abbildung 8: Die Pille im Fokus der Telemedizin [7, 14]
Quellen
Khan F, Mukhtar S, Dickinson IK, Sriprasad S: The story of the condom. Indian J Urol 2013; 29: 12–5.
Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG): Empfängnisverhütung - Familienplanung in Deutschland (ehemals S1-Leitlinie, AWMF 015/015). 2010. https://www.dggg.de/fileadmin/documents/leitlinien/archiviert/federfuehrend/015015_Empfängnisverhuetung/015015_2010.pdf (zugegriffen 17. Mai 2021)
MUVS Museum für Verhütung und Schwangerschaftsabbruch. Die Pillenstory: Eine vergessene Revolution. https://muvs.org/de/themen/verhuetung/die-pillenstory-eine-vergessene-revolution/ (zugegriffen 17. Mai 2021)
Elkan ER: The Xenopus Pregnancy Test. Br Med J 1938; 2: 1253-1274.2.
Statistisches Bundesamt Deutschland - GENESIS-Online. 2021. https://www-genesis.destatis.de/genesis/online (zugegriffen 11. Mai 2021)
Forschung Sexualaufklärung: Jugendsexualität 9. Welle (2019). https://www.forschung.sexualaufklaerung.de/jugendsexualitaet/jugendsexualitaet-neunte-welle/ (zugegriffen 17. Mai 2021)
Forschung Sexualaufklärung: Verhütungsverhalten Erwachsener (2018). https://www.forschung.sexualaufklaerung.de/verhuetung/verhuetungsverhalten-2018/ (zugegriffen 17. Mai 2021)
PubMed. https://pubmed.ncbi.nlm.nih.gov/
Kayser K: Telemedizin. Wien Klin Wochenschr 1996; 108: 532–40.
Derer M, Geis F: Entwicklungen im ÖPNV. In: Riener A, Appel A, Dorner W, Huber T, Kolb JC, Wagner H (Hrsg.): Autonome Shuttlebusse im ÖPNV: Analysen und Bewertungen zum Fallbeispiel Bad Birnbach aus technischer, gesellschaftlicher und planerischer Sicht Berlin, Heidelberg: Springer 2020; 3–14.
Gemeinsamer Bundesausschuss: Beschluss des Gemeinsamen Bundesausschusses zur Abnahme des Endberichts „Gutachten zur Weiterentwicklung der Bedarfsplanung i.S.d. §§ 99 ff. SGB V zur Sicherung der vertragsärztlichen Versorgung“. 2018. https://www.g-ba.de/downloads/39-261-3493/2018-09-20_Endbericht-Gutachten-Weiterentwickklung-Bedarfsplanung.pdf (zugegriffen 17. Mai 2021)
Masterplan Medizinstudium 2020. Bundesministerium für Bildung und Forschung - BMBF. https://www.bmbf.de/de/masterplan-medizinstudium-2020-4024.html (zugegriffen 17. Mai 2021)
Ergebnisse der Ärztestatistik zum 31.12.2020. Bundesärztekammer. 2021. https://www.bundesaerztekammer.de/ueber-uns/aerztestatistik/aerztestatistik-2020/ (zugegriffen 17. Mai 2021)
Google Trends. Suchbegriff „Sprechstunde online“, Zeitraum 01. Mai 2019 bis 05. Mai 2021. https://trends.google.de/trends/explore?q=sprechstunde%20online&geo=DE (zugegriffen 11. Mai 2021)
McKinsey & Company: Report: eHealth Monitor 2020. 2020. https://www.mckinsey.de/~/media/mckinsey/locations/europe%20and%20middle%20east/deutschland/news/presse/2020/2020-11-12%20ehealth%20monitor/ehealth%20monitor%202020.pdf (zugegriffen 17. Mai 2021)
Bundesweite Corona-Sonderregelungen verlängert. Kassenärztliche Bundesvereinigung (KBV). https://www.kbv.de/html/1150_51074.php (zugegriffen 17. Mai 2021)
Das E-Rezept kommt! Bundesgesundheitsministerium. https://www.bundesgesundheitsministerium.de/e-rezept.html (zugegriffen 17. Mai 2021)
(Muster-)Berufsordnung für die in Deutschland tätigen Ärztinnen und Ärzte. Bundesärztekammer. 2018. https://www.bundesaerztekammer.de/recht/berufsrecht/muster-berufsordnung-aerzte/muster-berufsordnung/ (zugegriffen 17. Mai 2021)
Deutscher Bundestag: Unterrichtung durch die Bundesregierung - Drucksache 19/25185. 2020. https://dip21.bundestag.de/dip21/btd/19/251/1925185.pdf (zugegriffen 17. Mai 2021)
Digitizing healthcare – opportunities for Germany. McKinsey. https://www.mckinsey.com/industries/healthcare-systems-and-services/our-insights/digitizing-healthcare-opportunities-for-germany (zugegriffen 17. Mai 2021)
Statistisches Bundesamt. https://www.destatis.de (zugegriffen 11. Mai 2021)
Glaeske G, Thürmann P: Pillenreport - Ein Statusbericht zu oralen Kontrazeptiva. Techniker Krankenkasse. 2015. https://www.tk.de/resource/blob/2043476/f68a7108f6cdeae1a58e438d312e3ac6/studienband-pillenreport-2015-data.pdf (zugegriffen 17. Mai 2021)
Demografieportal des Bundes und der Länder. https://www.demografie-portal.de
Regionale Verteilung der Ärzte in der vertragsärztlichen Versorgung. Kassenärztliche Bundesvereinigung (KBV). https://gesundheitsdaten.kbv.de/cms/html/16402.php (zugegriffen 17. Mai 2021)
Verfügbare Einkommen in Deutschland. WSI Wirtschafts- und Sozialwissenschaftliches Institut. 2016. https://www.wsi.de/de/einkommen-14582.htm (zugegriffen 17. Mai 2021)
BMVI - Breitbandatlas. Bundesministerium für Verkehr und digitale Infrastruktur. https://www.bmvi.de/DE/Themen/Digitales/Breitbandausbau/Breitbandatlas-Karte/start.html (zugegriffen 17. Mai 2021)
Statistiken - Statistik der Bundesagentur für Arbeit. https://statistik.arbeitsagentur.de/DE/Navigation/Statistiken/Statistiken-Nav.html (zugegriffen 17. Mai 2021)
Telemedizin. Bundesgesundheitsministerium. https://www.bundesgesundheitsministerium.de/service/begriffe-von-a-z/t/telemedizin.html (zugegriffen 17. Mai 2021)
Stifani BM, Smith A, Avila K, Boos EW, Ng J, Levi EE, Benfield NC: Telemedicine for contraceptive counseling: Patient experiences during the early phase of the COVID-19 pandemic in New York City. Contraception 2021.