Letzte inhaltliche Überarbeitung dieses Artikels Januar 2023.
Am 21.12.2020 erhielt der erste Corona-Impfstoff seine Zulassung in Europa. Die freiwillige Impfung soll einen Schutz gegen eine Erkrankung an COVID-19 bieten und dabei helfen, die Pandemie einzudämmen. Das Impfangebot richtete sich zu Beginn aufgrund der geringen Verfügbarkeit der Impfstoffe zunächst an besonders gefährdete und exponierte Menschen. Nach und nach erhielten die verschiedenen Bevölkerungsgruppen in Deutschland ein Impfangebot. Mittlerweile haben viele Menschen eine oder mehrere Auffrischimpfungen verabreicht bekommen.
Allgemeine Fragen zu Corona-Impfungen
Die Erkrankung COVID-19 wird durch eine Infektion mit SARS-CoV-2 ausgelöst. Sie kann ohne Symptome oder mit leichten bis schweren Symptomen (Lungenentzündung, weitere Organbeteiligung) bis hin zum Tod verlaufen. Weniger als ein Jahr nach Pandemiebeginn gab es bereits Impfstoffe, welche durch die Ständige Impfkommission (STIKO) empfohlen wurden und werden. Erfahren Sie hier alles rund um das Thema Corona-Impfung.
Eine Impfung gegen COVID-19 dient dem eigenen Schutz vor einer Erkrankung sowie der Verhinderung schwerer Krankheitsverläufe (individueller Schutz) und hilft bei der Eindämmung der Pandemie (gemeinschaftlicher Schutz). Nach wie vor wird davon ausgegangen, dass eine Herdenimmunität zur Bekämpfung der Corona-Pandemie beiträgt. Allerdings steigt die Anzahl derer, die immun sein müssen, wenn die Impfstoffe weniger wirksam sind (z. B. bei neuen Virus-Varianten, gegen die die bisherigen Wirkstoffe eine geringere Wirksamkeit haben).
Die Grundimmunisierung besteht aus zwei Impfungen (Ausnahme: Johnson & Johnson). Der Zeitpunkt der zweiten Impfung ist vom verwendeten Impfstoff abhängig:
- Comirnaty (BioNTech): Zweitimpfung nach 3 Wochen (21 Tage)
- Spikevax (Moderna): Zweitimpfung nach 4 Wochen (28 Tage)
- Vaxzevria (AstraZeneca): Zweitimpfung nach 12 Wochen
- Janssen (Johnson & Johnson): keine Zweitimpfung notwendig, allerdings wird ein Booster mit mRNA-Impfstoff bereits nach 4 Wochen empfohlen
- Nuvaxovid (Novavax): Zweitimpfung nach frühestens 3 Wochen
- Valneva (Valneva SE): Zweitimpfung nach frühestens 4 Wochen
Bei den meisten der Impfstoffe werden für die Grundimmunisierung zwei Impfdosen benötigt (Ausnahme: Johnson & Johnson). Beide Impfungen zur Grundimmunisierung sollten mit dem gleichen Impfstoff durchgeführt werden. Eine Ausnahme gilt für Menschen unter 60 Jahren, die bereits eine Erstimpfung durch AstraZeneca erhalten haben. Aufgrund des erhöhten Risikos für Blutgerinnsel wurde die Impfempfehlung geändert, sodass diese mit einem Abstand von 12 Wochen eine Zweitimpfung mit einem mRNA-Impfstoff erhalten sollten.
Eine sogenannte Booster- oder Auffrischungsimpfung mit mRNA-Impfstoffen (Comirnaty von BioNTech oder Spikevax von Moderna) wird aktuell allen volljährigen Menschen ab 3 Monate nach Zweitimpfung empfohlen, unabhängig vom verwendeten Impfstoff. Vor allem Personen aus diesen Gruppen sollten laut STIKO (Ständige Impfkommission) ihre Corona-Impfung auffrischen lassen:
- Menschen mit einer Immunschwäche
- Personen ab 70 Jahren
- BewohnerInnen in Pflegeeinrichtungen
- Medizinisches Personal und Personal in Pflegeeinrichtungen
Für Personen unter 30 Jahre wird nur Comirnaty (BioNTech) verwendet, da dieser Impfstoff im Vergleich zu Moderna weniger Nebenwirkungen in dieser Altersgruppe zeigt.
Keine Impfung bietet einen 100-prozentigen Schutz. Es kann auch nach einer Impfung zu einer COVID-19-Erkrankung kommen. Basierend auf der Wirksamkeit der Impfstoffe ist dieses Risiko jedoch stark vermindert. Zusätzlich wird der Krankheitsverlauf durch eine erfolgte Immunisierung signifikant abgeschwächt. Bei positivem Nachweis geimpfter Menschen ist trotz Infektion auch das Risiko einer Virusübertragung deutlich geringer. Um dieses noch weiter zu minimieren, sind die allgemeinen Schutzmaßnahmen weiter einzuhalten.
Es wird fortlaufend evaluiert, inwiefern die Impfstoffe gegen neu auftretende Mutationen wirken. Falls notwendig, gehen Forscher davon aus, dass das in der Impfung verwendete Genmaterial schnell an neue Mutationen angepasst werden kann.
Es ist normal, dass Viren mutieren. Auch bei der Grippe gibt es jedes Jahr leicht veränderte Virenstämme. Je weiter verbreitet ein Virus ist, desto höher die Wahrscheinlichkeit für neue Varianten. Bei SARS-CoV-2 wurden die Varianten anfangs nach den Ländern, in denen das Virus erstmalig entdeckt wurde, benannt. Später ging man zur Benennung nach dem griechischen Alphabet über.
Omikron ist eine Virusvariante (B.1.1.529). Diese Variante hat viele Mutationen, darunter 32 Veränderungen im Gen des Spike-Proteins, gegen welches sich die Immunantwort richtet.
Informationen zu den verschiedenen Impfstoffen
Aktuell (Stand 03.01.2023) sind vier mRNA- und Vektor-Impfstoffe in der EU und damit auch in Deutschland zugelassen. Comirnaty®, der Impfstoff von BioNTech und Pfizer, erhielt seine Zulassung am 21.12.2020. Der Impfstoff Spikevax® von Moderna, erhielt seine Zulassung am 06.01.2021. Es folgten die Impfstoffe Vaxzevria® von AstraZeneca am 29.01.2021 und Janssen® von Johnson & Johnson am 11.03.2021. Ende 2021 wurde zudem in der EU der Protein-basierte Impfstoff Nuvaxovid® von Novavax zugelassen. Der Ganzpartikelimpfstoff Valneva® von Valneva SE erhielt am 24.06.2022 seine Zulassung.
In Deutschland und der EU sind aktuell sechs Impfstoffe zugelassen:
- Comirnaty von BioNTech, mRNA-Impfstoff
- Spikevax von Moderna, mRNA-Impfstoff
- Vaxzevria von AstraZeneca, Vektor-Impfstoff
- Janssen von Johnson & Johnson, Vektor-Impfstoff
- Nuvaxovid von Novavax, Protein-basierter Impfstoff
- Valneva von Valneva SE, Virusimpfstoff
Die Präparate von BioNTech/Pfizer, Moderna und AstraZeneca zeigten eine Wirksamkeit von 90 Prozent. Das heißt, geimpfte Menschen hatten in den Studien eine 90 Prozent geringere Wahrscheinlichkeit, schwer an COVID-19 zu erkranken als Probanden, die den Placebo-Impfstoff bekamen. Gegen eine symptomatische Infektion mit der Deltavariante bietet die Impfung 75 Prozent Schutz.
Der Impfstoff von Johnson & Johnson zeigte eine Wirksamkeit gegen Infektion von 65 Prozent. Darüber hinaus werden schwere Verläufe in nahezu 100 Prozent der Fälle verhindert. Gegen die Deltavariante besteht jedoch mit nur 70 Prozent ein schlechterer Schutz als bei anderen Impfstoffen. Außerdem zeigen die neuesten Studien, dass die meisten Impfdurchbrüche bei Personen beobachtet wurden, die mit dem Johnson & Johnson Impfstoff geimpft wurden. Aus diesem Grund empfiehlt die STIKO eine Auffrischung mit einem mRNA-Impfstoff ab 4 Wochen nach Grundimmunisierung mit Janssen®.
Die mRNA-Impfstoffe von Moderna und BioNTech enthalten COVID-19-mRNA, Lipide und verschiedene Puffer wie unter anderem Kaliumchlorid, Natriumchlorid und Saccharose. Die Lipide in den Impfstoffen dienen als Schutz- und Trägerstoffe, damit der Impfstoff in die Zellen gelangen kann. Lipide sind nicht wasserlöslich und Teil der Zellmembranen, die körpereigene Zellen umhüllen. Bei den restlichen Inhaltsstoffen handelt es sich um zum Teil körpereigene Puffersubtanzen und Hilfsstoffe. Alle in den Impfstoffen enthaltenen Substanzen sind notwendigerweise enthalten und dienen der Haltbarkeit und Wirksamkeit der Impfung. Sie sind nicht schädigend für den menschlichen Körper.
Der Impfstoff von BioNTech und Pfizer enthält COVID-19-mRNA sowie Lipide (((4-hydroxybutyl)azanediyl)bis(hexan-6,1-diyl)bis(2-hexyldecanoat), 2 [(Polyethylenglykol)-2000]-N,N-ditetradecylacetamide, 1,2-Distearoyl-sn-glycero-3- Phosphocholin, und Cholesterin), Kaliumchlorid, einbasiges Kaliumphosphat, Natriumchlorid, zweibasisches Natriumphosphat-Dihydrat, und Saccharose.
Der Moderna-COVID-19-Impfstoff enthält COVID-19-mRNA sowie Lipide (SM-102. Polyethylenglykol [PEG] 2000 Dimyristoyl-Glycerin [DMG], Cholesterin, und 1,2-distearoyl-sn-glycero-3-phosphocholine [DSPC], Tromethamin, Tromethamin-Hydrochlorid, Essigsäure, Natriumacetat, und Saccharose.
Die Impfstoffe von AstraZeneca und Johnson & Johnson sind Vektorimpfstoffe. Sie enthalten ein für Menschen harmloses, verändertes Adenovirus. Dieses wurde zuvor mit einem DNA-Bauplan für das Spikeprotein des Coronavirus beladen. Nach der Impfung wird der Bauplan von unseren Zellen erkannt, die DNA in mRNA umgeschrieben und die Spikeproteine hergestellt. Diese allein sind unschädlich für den menschlichen Körper. Die Spikeproteine werden an die Zelloberfläche transportiert und dem Immunsystem präsentiert, welches nun Antikörper bilden kann.
Der Impfstoff von AstraZeneca enthält Schimpansen-Adenovirus (Vektor) der Informationen für das SARS-CoV-2-Spike-Glykoprotein ChAdOx1-S enthält sowie Histidin, Histidinhydrochlorid-Monohydrat, Magnesiumchlorid-Hexahydrat, Polysorbat 80 (E 433), Ethanol, Sucrose, Natriumchlorid, Natriumedetat(Ph.Eur.), Wasser für Injektionszwecke.
Der Impfstoff von Johnson & Johnson enthält den Adenovirus Typ 26 (Vektor), der Informationen für das SARS-CoV-2 Spike-Glykoprotein (Ad26.COV2-S) enthält sowie 2-Hydroxypropyl-β-Cyclodextrin (HPBCD), Citronensäure-Monohydrat, Ethanol, Salzsäure, Polysorbat 80, Natriumchlorid, Natriumhydroxid, Trinatriumcitrat-Dihydrat, Wasser für Injektionszwecke.
Wirkweise der verschiedenen Corona-Impfstoffe
Unter den in Deutschland zugelassenen Impfstoffen gegen das Coronavirus gibt es aktuell zwei verschiedene mRNA-Impfstoffe (von BioNTech und Moderna) und zwei verschiedene Vektor-Impfstoffe (von AstraZeneca und Johnson & Johnson). Weiterhin befinden sich zwei Totimpfstoffe (von Valneva und Novavax) in verschiedenen Stadien des Zulassungsprozesses.
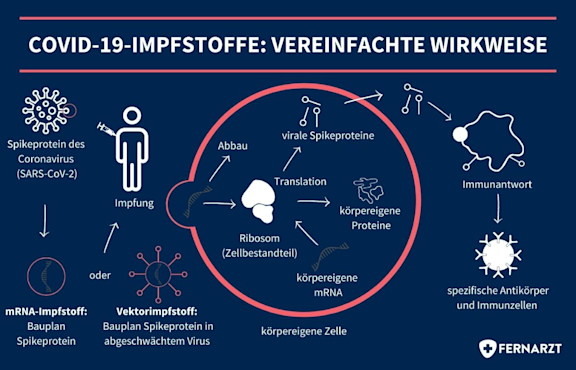
Bei den Impfstoffen von BioNTech sowie Moderna gegen SARS-CoV-2 werden Bestandteile des Virus in Form von messenger RNA (kurz mRNA) verkapselt und dem menschlichen Immunsystem präsentiert, damit dieses eine Immunität gegen das Virus aufbauen kann, ohne dass eine Erkrankung ausgelöst wird. Die Teile der RNA, die die Erkrankung normalerweise auslösen würden, werden nicht mitgeimpft.
Die mRNA enthält Informationen zur Produktion eines Spike-Proteins auf der Virusoberfläche, welches vom körpereigenen Immunsystem erkannt wird und eine Immunantwort auslösen kann. Basierend auf der mRNA, die dem Körper zugeführt wird, kann dieses Protein von den körpereigenen Zellen produziert werden. Dieser Prozess heißt Translation und ist ein grundlegender und lebenswichtiger Vorgang, durch den auch körpereigene mRNA in Proteine überführt wird. Die produzierten Spike-Proteine regen eine Immunantwort und die Bildung von Antikörpern an, während die mRNA des Virus nach kurzer Zeit von den Zellen abgebaut wird.
Diese Antikörper und aktvierten Immunzellen sind auf das Virus spezialisiert und können es abfangen, sobald es zu einem erneuten Kontakt kommen sollte. Das echte Virus produziert nämlich dieselben Spike-Proteine, so dass die bereits existierenden Immunzellen diese sofort erkennen und reagieren können. Im Vergleich dazu hat eine Person ohne Impfung keine solche Immunzellen und muss erst die Zeit abwarten, bis diese produziert werden. In dieser Zeit kann sich die Erkrankung gegebenenfalls bereits voll entfalten.
Bei den Impfstoffen von AstraZeneca und Johnson & Johnson handelt es sich um Vektorimpfstoffe. Ein Vektor dient als Träger für Genmaterial von SARS-CoV-2. Der Träger ist ein gut untersuchtes Virus, das sich nicht vermehren kann und nicht schädlich für den menschlichen Körper ist. Er enthält die Informationen für ein einzelnes Eiweiß des Corona-Virus, das sogenannte Spike-Protein. Analog zu den mRNA-Impfstoffen wird das Spikeprotein anhand dieser Information im menschlichen Körper gebildet und eine Immunreaktion mit Bildung von Antikörpern angeregt. Die vom Vektor transportierte Information wird nicht ins menschliche Erbgut eingebaut. Das Vektorvirus wird nach kurzer Zeit wieder abgebaut.
Die Impfstoffe wurden erst nach ausreichender Überprüfung auf den Markt gebracht. Dies beinhaltet die präklinische und klinische Phase, Zulassungsprüfung, Auflagen der Zulassungsbehörden und Marktzulassung, als auch die typischen Nachzulassungsbeobachtungen. Nach der Marktzulassung werden die Impfstoffe ständig überwacht, um Wirksamkeit und mögliche Nebenwirkungen zu erfassen. In Deutschland ist das Paul-Ehrlich-Institut für die Erfassung von Nebenwirkungen und Impfreaktionen zuständig.
Alle Impfstoffe wurden in klinischen Studien untersucht. Die Teilnehmerzahl der Studien belief sich bei Moderna auf etwas über 30.000, bei BioNTech und Johnson & Johnson auf etwa 44.000 und bei AstraZeneca auf etwa 24.000 TeilnehmerInnen, von denen jeweils etwa die Hälfte den Impfstoff und die andere Hälfte einen Scheinimpfstoff (Placebo) erhielt. Die TeilnehmerInnen wussten nicht, welcher Gruppe sie angehörten. Die schnelle Zulassung von Impfstoffen gegen COVID-19 war nicht durch Abkürzungen der Testverfahren bedingt. Alle Arzneimittel müssen vor ihrer Zulassung alle vorgeschriebenen Schritte ohne Ausnahme durchlaufen. Die Beschleunigung des Zulassungsverfahren gelang nur durch die Priorisierung dieser Impfstoffe vor anderen Arzneimitteln und Beschleunigung bürokratischer Prozesse.
Mittlerweile ist es möglich, die Art und den Hersteller des Impfstoffes frei zu wählen. Einschränkend dabei kann die aktuelle Verfügbarkeit oder der individuelle Vorrat bei Ihrem Arzt bzw. Ihrer Ärztin sein. Weiterhin sind nicht alle Impfstoffe für alle Altersgruppen gleichermaßen geeignet. Sollten Sie einen bestimmten Impfstoff bevorzugen, so ist es ratsam, Verträglichkeit und Verfügbarkeit vorab mit den ÄrztInnen bzw. der Praxis abzuklären.
Die Ständige Impfkommission (STIKO, Stand 30.11.2021) empfiehlt die Impfung mit dem Impfstoff von AstraZeneca und Johnson & Johnson Personen ab 60 Jahren. Eine Impfung jüngerer Menschen ist nach ärztlicher Aufklärung und bei individueller Risikoakzeptanz möglich.
Risiken und Nebenwirkungen der Corona-Impfungen
Man muss unterscheiden zwischen Impfreaktion und Nebenwirkung. Impfreaktionen treten innerhalb der ersten drei Tage nach der Impfung auf und sind Ausdruck der Immunreaktion des Körpers. Diese sind unbedenklich und ein Zeichen dafür, dass das Immunsystem arbeitet. Nebenwirkungen treten zwischen Tag 4 und 16 nach Impfung auf. Diese sollten an das Paul-Ehrlich-Institut gemeldet werden.
Die am häufigsten beobachteten Impfreaktionen sind Schmerzen und Schwellung an der Einstichstelle, Abgeschlagenheit und Kopfschmerzen. Muskelschmerzen, Schüttelfrost, Gelenkschmerzen und Fieber zählen ebenfalls zu den sehr häufigen Nebenwirkungen (mehr als 1 von 10 Personen betroffen). Die Beschwerden waren in der Regel leichter bis mäßiger Intensität und innerhalb weniger Tage wieder abgeklungen.
In den Zulassungsstudien von BioNTech/Pfizer und Moderna wurden selten vorübergehende Lähmungen des Gesichtsnervens (Nervus facialis) beobachtet, auch als Bell’s Palsy bekannt. Ein Zusammenhang mit der Impfung kann nicht ausgeschlossen werden.
Seit Einführung der Impfstoffe von AstraZeneca und Johnson & Johnson wurden in sehr seltenen Fällen (weniger als 0,01 Prozent) Blutgerinnsel beobachtet. Diese befanden sich unter anderem in ungewöhnlichen Lokalisationen, z. B. als Sinusvenenthrombose, und traten überwiegend innerhalb von drei Wochen nach der Impfung und bei jüngeren Menschen auf. Aus diesem Grund wird eine Impfung mit dem AstraZeneca Vakzin für Personen über 60 Jahren empfohlen. Menschen unter 60 Jahren können nach ärztlicher Beratung und Risikoabwägung jedoch immer noch die Impfung mit Vaxzevria wählen.
Allergische Reaktionen können nach jeder Impfung auftreten. Vereinzelt wurde von schweren behandlungspflichtigen allergischen Reaktionen (Anaphylaxie) bei Geimpften berichtet. In Deutschland (Stand 30.09.21) traten im Durchschnitt 6 Fälle von Anaphylaxie auf eine Million Erstimpfungen auf (6:1.000.000). Bei einer Million Zweitimpfungen gab es nur 2 Fälle von Anaphylaxie (2:1.000.000). Die Impfzentren bzw. mobilen Teams müssen mit einer Notfallausstattung zur Behandlung solcher Reaktionen ausgestattet sein und Patienten sollten nach Impfung 15 bis 20 Minuten zur Beobachtung bleiben.
Bezogen auf Impfungen kann man im Allgemeinen nicht von Langzeitfolgen oder Spätfolgen sprechen. Der Impfstoff wird in den Muskel gespritzt und dort direkt innerhalb der ersten drei Tage abgebaut. Die mögliche Impfreaktion ist Ausdruck der Aktivität des eigenen Immunsystems, welches Antikörper bildet, und nicht eine Nebenwirkung des Impfstoffes selbst. Da der Impfstoff innerhalb kürzester Zeit vom Körper abgebaut wird, kann es keine Spät- oder Langzeitkomplikationen geben.
Das, was von der Impfung bleibt, ist unser Immunsystem, was gegen den Erreger, in diesem Fall das Coronavirus, trainiert wurde. Die Antikörperbildung ist ein natürlicher Vorgang und passiert ständig, bei jedem Kontakt mit körperfremden Erregern. Durch die Impfung bekommt der Körper lediglich die Chance, sich schon vor Erregerkontakt auf das Virus vorzubereiten, um es bei Kontakt direkt mit bereits vorhandenen Antikörpern zu bekämpfen.
Langzeitstudien in Bezug auf Impfungen untersuchen mögliche Nebenwirkungen oder Komplikationen, die so selten sind, dass man zunächst eine sehr große Menge an Menschen impfen muss, um wenige Fälle einer Nebenwirkung zu erkennen. „Langzeit“ bezieht sich also nicht auf den Zeitraum, bis die Nebenwirkungen auftreten.
Da ein Impfstoff im Gegensatz zu regelmäßig eingenommenen Medikamenten nicht dauerhaft verabreicht wird und bis zur nächsten Auffrischung bereits abgebaut ist, kann es nicht zu Spätwirkungen kommen. Das Wort „Langzeit“ bezieht sich auf einen längeren Zeitraum, in dem viele Menschen geimpft werden müssen, um sehr seltene Nebenwirkungen zu erkennen und einzuordnen.
Im Falle der COVID-19-Impfug sind seit Markteinführung der verschiedenen Impfstoffe bereits viele Millionen Menschen weltweit geimpft worden und mögliche Impfreaktionen und auch sehr seltene Nebenwirkungen durch Beobachtungsstudien bekannt und erfasst.
Die zugelassenen Impfstoffe enthalten keine gesundheitsschädlichen Zusatzstoffe. Die viralen Bestandteile werden innerhalb von maximal 72 Stunden wieder abgebaut und verbleiben nicht im Körper. Bei jeder Impfung können Impfreaktionen und Nebenwirkungen auftreten. Bei der Abwägung einer Impfung müssen das Risiko und die Auswirkungen einer COVID-19-Erkrankung sowie das pandemische Geschehen gegen mögliche Risiken einer Impfung abgewogen werden.

Impfungen für Kinder, Stillende und Schwangere
Lange Zeit waren die in Deutschland verfügbaren Impfstoffe weder für Kinder und Jugendliche, noch für stillende und schwangere Frauen zugelassen. Das lag nicht daran, dass es negative Erfahrungen gab, sondern einfach an einer nicht ausreichenden Datenlage. Die Ständige Impfkommission (STIKO) gibt ihre Empfehlungen anhand bestehender Studien zu den Impfstoffen. Wenn die Datenlage nicht ausreichend ist, wird keine Empfehlung ausgesprochen. Mittlerweile gibt es Impfstoffe, die schon für Kinder ab 6 Monate zugelassen und auch durch die STIKO empfohlen sind.
Mit Stand Januar 2023 gibt es Impfstoffe bereits für Kinder ab 6 Monate. Die STIKO empfiehlt eine Grundimmunisierung bereits in diesem Alter.
Die STIKO empfiehlt allen ungeimpften Stillenden die Grundimmunisierung mit einem mRNA-Impfstoff. Die zwei Impfdosen sollten im Abstand von 3 bis 6 Wochen verabreicht werden. Die aktuell vorliegenden Daten zeigen eine sehr gute Wirksamkeit der Impfung auch bei Stillenden.
Die STIKO empfiehlt die Grundimmunisierung gegen COVID-19 für Schwangere ab dem 2. Trimenon (ab der 12. Woche) mit einem mRNA-Impfstoff. Die aktuell vorliegenden Daten zeigen eine sehr gute Wirksamkeit der Impfung auch bei Schwangeren ohne erhöhtes Risiko im Hinblick auf die Schwangerschaft. Auch für ungeimpfte Frauen im gebärfähigen Alter wird die Impfung empfohlen, um bei möglichem Eintreten einer Schwangerschaft Immunität aufweisen zu können. Ebenfalls ab der 12. Schwangerschaftswoche besteht eine Empfehlung für Booster-Impfungen.
Informationen zur Wirkdauer der Corona-Impfungen
Während einige Menschen sich gerade für eine Erstimpfung entscheiden, erhalten andere bereits Auffrischimpfungen. Die sogenannte Booster- oder Auffrischimpfung mit einem mRNA-Impfstoff wird von der STIKO 3 bis 6 Monate nach Erhalt der letzten Impfdosis empfohlen (Johnson & Johnson: 4 Wochen nach Erstimpfung). Aufgrund der hohen Mutationsrate des Coronavirus ist davon auszugehen, dass es in regelmäßigen Abständen Auffrischimpfungen mit angepassten Impfstoffen geben wird – ähnlich der jährlichen Grippeschutzimpfung.
Derzeit ist noch unklar, wie lange die Impfung gegen eine COVID-19-Erkrankung schützt. Um einen möglichst langanhaltenden, effektiven Impfschutz zu erlangen, wird eine Booster bzw. Auffrischimpfung nach 3 bis 6 Monaten empfohlen (Ausnahme: bei dem Johnson & Johnson Impfstoff bereits nach 4 Wochen).
Personen, die bisher nicht an COVID-19 erkrankt waren, gelten 14 Tage nach der letzten Dosis der Grundimmunisierung als vollständig geimpft. Bei den Impfstoffen von BioNTech, Moderna und AstraZeneca also 2 Wochen nach der zweiten Impfdosis. Bei dem Impfstoff von Johnson & Johnson ist dieser Status bereits 14 Tage nach der ersten Impfung erreicht – allerdings wir hier eine Auffrischimpfung mit einem mRNA-Impfstoff bereits nach 4 Wochen empfohlen.
Die STIKO empfiehlt allen Erwachsenen eine Auffrischimpfung gegen COVID-19. Nach den ersten beiden Impfdosen hat der Körper eine Grundimmunität. Jedoch nimmt der Schutz vor einer Ansteckung mit der Zeit deutlich ab. Aktuell wird deshalb nach 3 bis 6 Monaten eine Auffrischimpfung mit einem mRNA-Impfstoff empfohlen, v. a. für Personen mit Immundefizienz, Personen ab 70 Jahren, EinwohnerInnen und Personal von Pflegeeinrichtungen und für medizinisches Personal.
Selbst die besten WissenschaftlerInnen können noch nicht abschätzen, wie sich das Virus und die Pandemie entwickeln werden und in welchen Abständen Booster-Impfungen benötigt werden. Aktuell empfiehlt die STIKO eine Auffrischimpfung nach 3 bis 6 Monaten. Einen großen Einfluss auf Wirksamkeit und Wirkdauer der Impfungen haben Virus-Varianten – so kann es passieren, dass bestimmte Mutationen das Virus so stark verändern, dass die Wirksamkeit der verfügbaren Impfstoffe stark herabgesetzt wird. In diesem Fall kann bei mRNA- und Vektor-Impfstoffen relativ schnell ein Impfstoff auf den Markt kommen, der an die neue Virus-Variante angepasst ist. Dieses war z. B. bei der Omikron-Variante der Fall.
Weitere Informationen zur Corona-Impfung
Neben den bisher bearbeiteten Themengebieten gibt es auch organisatorische und rechtliche Fragen; diese werden hier beantwortet.
Nein, die COVID-Impfung ist nicht Pflicht in Deutschland, sondern geschieht auf freiwilliger Basis. Mathematische Modelle gehen davon aus, dass erst ab einer Immunität von 80 bis 85 Prozent der Bevölkerung ein Gemeinschaftsschutz besteht und die Pandemie vorübergeht. Es fehlen noch Informationen dazu, wie wirksam und wie lange anhaltend die COVID-19-Impfstoffe sind. Daher kann noch nicht gesagt werden, wie viele Menschen sich für eine 80-prozentige Immunität der Bevölkerung tatsächlich impfen lassen müssen. Davon unbeeinflusst bietet die Impfung einen individuellen Schutz vor einer COVID-19-Erkrankung.
Die Impfungen finden in Impfzentren und Arztpraxen statt. Parallel sind mobile Teams unterwegs, um Menschen mit eingeschränkter Mobilität zu erreichen. Inzwischen bieten auch viele Arbeitgeber die Impfung für ihre Mitarbeiter an. Die Bundesländer sind für die Organisation der Impfung gegen Corona zuständig, daher gibt es bundeslandspezifischen Impfprozesse. Jeder kann Termine digital oder telefonisch in Impfzentren oder Hausarztpraxen vereinbaren. Weitere Informationen gibt es hier.
Für einen reibungslosen Ablauf sollte man sich auf den Impftermin vorbereiten. Notwendig sind:
- Ausweisdokument
- Impfpass (falls nicht vorhanden kann dieser bei den meisten Impfeinrichtungen ausgestellt werden)
- FFP2-Maske
- ggf. Krankenversichertenkarte
Weiterhin können diese Vorbereitungen getroffen werden:
- Aufklärungsmerkblatt zum Impfstoff lesen (falls verfügbar)
- Einwilligungserklärung lesen (falls verfügbar)
- Eigene Krankengeschichte (z. B. Allergien) und Fragen notieren
- Wartezeit vor und nach dem Termin einplanen
In Deutschland sind Erst-, Zweit- und Booster-Impfungen für alle Personen kostenlos. Das ist unabhängig davon, ob und wo eine Person krankenversichert ist.
Nein, eine Pneumokokken-Impfung schützt nicht vor COVID-19. Die Pneumokokken-Impfung kann das Risiko einer durch Infektion mit Pneumokokken hervorgerufenen schweren Lungenentzündung mit einhergehender intensivmedizinischer Behandlung senken. Dies ist im Hinblick auf die Belastung des Gesundheitssystems durch die Pandemie relevant. Mehr Informationen zur Pneumokokken-Impfung gibt die Ständige Impfkomission (STIKO) des Robert Koch-Instituts.
Die bestehenden Empfehlungen und Einschränkungen zum Infektionsschutz bestehen auch nach einer Corona-Impfung weiter. Dazu zählen die AHA-Regeln, mit Erweiterung um L+A:
- Abstand halten
- Hygiene beachten (regelmäßig für 20 bis 30 Sekunden die Hände mit Seife waschen)
- Alltag mit Maske
- +Lüften
- +App nutzen (Corona-Warn-App)
Aktuell bedeutet das also: weiterhin einen Mundschutz tragen.
Informationen der Bundesländer zur Corona-Impfung
Bundesgesundheitsministerium: Informationen zum Impfen
Robert Koch-Institut: COVID-19 und Impfen: Antworten auf häufig gestellte Fragen
Paul-Ehrlich-Institut (u.a. für Zulassung von Impfstoff-Studien verantwortlich): Coronavirus und COVID-19
Quellen
Aktuelle Informationen zur COVID-19-Impfung. Bundesministerium für Gesundheit (BMG). 2021. https://www.bundesgesundheitsministerium.de/coronavirus/faq-covid-19-impfung.html (zugegriffen 30. November 2021)
Aktuelles - 29.04.2021. Paul-Ehrlich-Institut (PEI). 2021. https://www.pei.de/DE/service/presse/aktuelles/aktuelles-inhalt.html (zugegriffen 7. Mai 2021)
Auffrischungsimpfung. Zusammen gegen Corona. 2021. https://www.zusammengegencorona.de/impfen/aufklaerung-zum-impftermin/auffrischungsimpfung/ (zugegriffen 30. November 2021)
Aufklärungsmerkblatt zur Schutzimpfung gegen COVID-19 (Corona Virus Disease 2019) mit Vektor-Impfstoffen. Robert Koch-Institut (RKI). 2021. https://www.rki.de/DE/Content/Infekt/Impfen/Materialien/Downloads-COVID-19-Vektorimpfstoff/Aufklaerungsbogen-de.pdf?__blob=publicationFile (zugegriffen 7. Mai 2021)
Beschluss der STIKO zur 4. Aktualisierung der COVID-19-Impfempfehlung. Epidemiologisches Bulletin 16/2021. 2021. https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2021/Ausgaben/16_21.pdf?__blob=publicationFile
Corona-Impfung: Die wichtigsten Fragen und Antworten. Bundesregierung. https://www.bundesregierung.de/breg-de/themen/coronavirus/coronavirus-impfung-faq-1788988 (zugegriffen 7. Mai 2021)
Corona-Impfung: Totimpfstoff, mRNA- oder Vektorimpfstoff? NDR. 2021. https://www.ndr.de/ratgeber/gesundheit/Corona-Impfung-Totimpfstoff-mRNA-oder-Vektorimpfstoff,corona9064.html (zugegriffen 30. November 2021) | 14.08.2023: nicht mehr verfügbar, neuer Artikel mit ähnlichem Inhalt unter https://www.ndr.de/ratgeber/gesundheit/Corona-Impfung-Totimpfstoff-Virusproteine-mRNA-oder-Vektorimpfstoff,corona9064.html
Corona-Impfung: Was Sie wissen sollten. Patientenservice 116117 der Kassenärztlichen Bundesvereinigung (KBV). 2021. https://www.116117.de/de/corona-impfung.php (zugegriffen 30. November 2021)
COVID-19 und Impfen: Antworten auf häufig gestellte Fragen (FAQ). Robert Koch-Institut (RKI). 2021. https://www.rki.de/SharedDocs/FAQ/COVID-Impfen/gesamt.html (zugegriffen 30. November 2021)
COVID-19-Impfempfehlung der STIKO: Empfehlung für Schwangere und Stillende. Epidemiologisches Bulletin 38/2021. Robert Koch-Institut (RKI). 2021. https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2021/Ausgaben/38_21.pdf?__blob=publicationFile
COVID-19-Impfstoffe. Paul-Ehrlich-Institut (PEI). 2022. https://www.pei.de/DE/arzneimittel/impfstoffe/covid-19/covid-19-node.html (zugegriffen 3. Januar 2023)
Durchführung der COVID-19-Impfung (Stand 29.11.2021). Robert Koch-Institut (RKI). 2021. https://www.rki.de/SharedDocs/FAQ/COVID-Impfen/FAQ_Liste_Durchfuehrung_Impfung.html (zugegriffen 30. November 2021)
Erster „Totimpfstoff“ gegen COVID-19: Alles Wichtige zu Nuvaxovid® von Novavax. Zusammen gegen Corona. 2022. https://www.zusammengegencorona.de/impfen/impfstoffe/erster-totimpfstoff-gegen-covid-19-alles-wichtige-zu-nuvaxovid-r-von-novavax/ (zugegriffen 10. Januar 2022)
Fakten gegen Falschmeldungen zur Corona-Schutzimpfung. Bundesregierung. 2021. https://www.bundesregierung.de/breg-de/themen/corona-informationen-impfung/mythen-impfstoff-1831898 (zugegriffen 7. Mai 2021)
Gupta RK: Will SARS-CoV-2 variants of concern affect the promise of vaccines? Nat Rev Immunol 2021; 21: 340–1.
Merkblatt für Empfänger und Betreuer. U. S. Food & Drug Administration (FDA). 2021. https://www.fda.gov/media/144617/download (zugegriffen 7. Mai 2021)
Omikron unterscheidet sich an 50 Stellen vom Wildtyp von SARS-CoV-2. Deutsches Ärzteblatt. 2021. https://www.aerzteblatt.de/nachrichten/129499/Omikron-unterscheidet-sich-an-50-Stellen-vom-Wildtyp-von-SARS-CoV-2 (zugegriffen 30. November 2021)
Pfizer/BioNTech vaccine appears effective against mutation in new coronavirus variants -study. Reuters. 2021. https://www.reuters.com/business/healthcare-pharmaceuticals/pfizerbiontech-vaccine-appears-effective-against-mutation-new-coronavirus-2021-01-08/ (zugegriffen 7. Mai 2021)
Sicherheit von COVID-19-Impfstoffen. Paul-Ehrlich-Institut (PEI). 2021. https://www.pei.de/DE/newsroom/dossier/coronavirus/coronavirus-inhalt.html?cms_pos=6 (zugegriffen 24. November 2021)
Stellungnahme der Ständigen Impfkommission zum Zeitpunkt der Gabe eines mRNA-Impfstoffs nach Erstimpfung mit AstraZeneca Vaccine (Vaxzevria) bei <60-Jährigen. Robert Koch-Institut (RKI). 2021. https://www.rki.de/DE/Content/Kommissionen/STIKO/Empfehlungen/Stellungnahme-Impfabstand.html (zugegriffen 7. Mai 2021)
STIKO zu COVID-19-Impfstoff Janssen, STIKO zum Einsatz der COVID-19-Impfstoffe in der Schwangerschaft, Pressemitteilung. Robert Koch-Institut (RKI). 2021. https://www.rki.de/DE/Content/Kommissionen/STIKO/Empfehlungen/PM_10052021.html (zugegriffen 11. Mai 2021)
STIKO: 9. Aktualisierung der COVID-19-Impfempfehlung. Epidemiologisches Bulletin 33/2021. Robert Koch-Institut (RKI). 2021. https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2021/Ausgaben/33_21.pdf?__blob=publicationFile
Studie: Herdenimmunität wegen Delta erst ab Impfquote von 90 Prozent. Deutsches Ärzteblatt. 2021. https://www.aerzteblatt.de/nachrichten/129060/Studie-Herdenimmunitaet-wegen-Delta-erst-ab-Impfquote-von-90-Prozent (zugegriffen 30. November 2021)
The effects of virus variants on COVID-19 vaccines. World Health Organization (WHO). 2021. https://www.who.int/news-room/feature-stories/detail/the-effects-of-virus-variants-on-covid-19-vaccines (zugegriffen 7. Mai 2021)
Wissenschaftliche Begründung der STIKO zur Empfehlung der Impfung gegen COVID-19 bei Kindern im Alter von 5 – 11 Jahren. Epidemiologisches Bulletin 1/2022. Robert Koch-Institut (RKI). 2022. https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2022/Ausgaben/01_22.pdf?__blob=publicationFile
Wissenschaftliche Begründung der STIKO für die Empfehlung zur Verkürzung des Impfabstands zwischen Grundimmunisierung bzw. Infektion und Auffrischimpfung auf einen Zeitraum ab 3 Monate. Epidemiologisches Bulletin 2/2022. Robert Koch-Institut (RKI). 2022. https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2022/Ausgaben/02_22_STIKO-Begruendung.pdf?__blob=publicationFile
Zusammenfassung der Merkmale des Arzneimittels: Comirnaty® COVID-19-mRNA-Impfstoff von BioNTech und Pfizer. European Medicines Agency (EMA). 2021. https://www.ema.europa.eu/en/documents/product-information/comirnaty-epar-product-information_de.pdf (zugegriffen 7. Mai 2021)
Zusammenfassung der Merkmale des Arzneimittels: Spikevax. European Medicines Agency (EMA). 2021. https://www.ema.europa.eu/en/documents/product-information/spikevax-previously-covid-19-vaccine-moderna-epar-product-information_de.pdf (zugegriffen 7. Mai 2021)
Zusammenfassung der Merkmale des Arzneimittels: JCOVDEN. European Medicines Agency (EMA). 2021. https://www.ema.europa.eu/en/documents/product-information/jcovden-previously-covid-19-vaccine-janssen-epar-product-information_de.pdf (zugegriffen 7. Mai 2021)
Zusammenfassung der Merkmale des Arzneimittels: Vaxzeveria® COVID-19-Impfstoff von AstraZeneca. European Medicines Agency (EMA). 2021. https://www.ema.europa.eu/en/documents/product-information/vaxzevria-previously-covid-19-vaccine-astrazeneca-epar-product-information_de.pdf (zugegriffen 7. Mai 2021)